Содержание
Акушер-гинеколог рассказал об опасностях преэклампсии для беременных

Преэклампсия — крайне тяжелое осложнение, угрожающее жизни и здоровью матери и ребенка, которое развивается во второй половине беременности. Кандидат медицинских наук, акушер-гинеколог Медицинского женского центра Петрейков Евгений Рафаилович рассказал Федеральному агентству новостей о симптомах и опасностях, которые кроет в себе патология.
Запланированная беременность — счастливейшее время в жизни каждой женщины. Тест с двумя полосками, первые УЗИ и прогнозы относительно пола будущего малыша, планирование детской и чтение форумов для будущих мам — все эти приятные мелочи остаются в памяти навсегда. Но случается так, что радостное ожидание малыша омрачается плохим самочувствием. И если ранний токсикоз, как правило, проходит сам по себе и не представляет особой угрозы для здоровья мамы и крохи, то его появление на поздних сроках чревато серьезными последствиями для роженицы и плода.
Что такое преэклампсия беременных? Симптомы и диагностика
Евгений Рафаилович Петрейков рассказывает, что преэклампсия является едва ли не самым тяжелым осложнением беременности. Ранее недуг также было принято называть гестозом или нефропатией беременных. Несмотря на то, что сейчас эти названия отошли на задний план и в международной классификации Всемирной организации здравоохранения принято употреблять именно термин «преэклампсия», понятие «гестоз» остается достаточно широко употребимым, особенно среди пациенток.
Поздний токсикоз беременности, который, в отличие от раннего, может не проявлять себя такими классическими признаками, как тошнота, рвота и отвращение к запахам, возникает, как правило, после 24-й недели беременности. Также различают позднюю преэклампсию, которая обнаруживает себя на 34-35-й неделях беременности.
Говоря об основных симптомах гестоза, Евгений Рафаилович поясняет:
«Есть такое понятие, как «триада Цангемейстера», которое представляет собой сочетание трех признаков, по которым врач может заподозрить развитие патологии у беременной: потеря белка в крови и, наоборот, его появление в моче, повышение артериального давления и отеки частей тела. Ведущих симптомов два: давление и появление белка в моче (протеинурия). Степени преэклампсии зависят от этих двух симптомов в основном. Третий симптом немного второстепенный — это отеки беременности».
Соответственно, основными методами первичной диагностики являются анализ мочи и крови, а также измерение артериального давления. Именно эти признаки должны наталкивать врача на мысль о том, что у пациентки начинает развиваться гестоз.
Заболевание имеет три стадии:
- Легкая преэклампсия. Характеризуется повышением систолического давления до 150, а диастолического — до 90 единиц. Показатели белка в моче при этом не превышают 0,3 г. Беременная может чувствовать слабость и апатию, страдать нарушениями сна и отеками конечностей.
- Умеренная эклампсия сопровождается показателями артериального давления от 150 до 170/100-110 мм рт. ст. Уровень белка в моче возрастает до 5 г. Пациентка мучается от головных болей, появляются тошнота и рвота, усиливаются отеки.
- Тяжелая степень преэклампсии является ургентным, или, иначе говоря, угрожающим жизни, состоянием. На этой стадии заболевания цифры на тонометре превышают 170/100-110 мм рт. ст. Будущая мама чувствует себя все хуже, головные боли, тошнота и отеки нарастают, к симптомам добавляются мелькание мушек перед глазами и боли в эпигастральной области.
Евгений Петрейков особо отмечает:
«Сами степени весьма условны. Сегодня она первой степени, то есть легкая, а завтра ни с того ни с сего вдруг становится очень тяжелой. И даже возможны фатальные случаи, когда на фоне условно полного здоровья вдруг возникает тяжелейшая преэклампсия».
Именно поэтому так важно регулярно посещать акушера-гинеколога и вовремя сдавать анализы, чтобы не пропустить развитие патологического процесса. Едва заметив тревожные отклонения и заподозрив преэклампсию, неважно какой степени, врач незамедлительно начнет принимать необходимые меры, чтобы избежать эклампсии — острого состояния, которое может приводить к судорожным припадкам и даже коме.
Особняком стоит такая форма преэклампсии, как ХЕЛП-синдром. Название этого осложнения беременности происходит от английской аббревиатуры HELLP и включает в себя следующие понятия: кровотечение, подъем печеночных ферментов, снижение тромбоцитов, на фоне чего может усилиться кровотечение. Несмотря на то, что медицина сегодня находится на высоком уровне, а квалификация врачей позволяет браться за самые тяжелые случаи, летальные исходы при развитии данного патологического процесса до сих пор не так уж и редки.

Причины возникновения преэклампсии и методы ее лечения
Евгений Рафаилович объясняет, что не совсем правильно задать вопрос о том, как лечат преэклампсию, не разобравшись в механизмах ее возникновения. Выбор тактики лечения зависит и от степени гестоза, и от патогенеза, то есть, простыми словами, общих принципов течения и исхода недуга.
«Все зависит от степени и от фона, на котором возникла патология. Этиология, то есть условия ее возникновения доподлинно не известны. Существует 20 различных теорий причин развития преэклампсии, и все они не входят в стройную систему наших знаний. В основном это, конечно, иммунные и аутоиммунные механизмы. Иммунные, понятно, связаны с иммунитетом, который страдает во время беременности. Аутоиммунные обусловлены тем, что иммунитет, грубо говоря, идет не в ту сторону и организм сам себя начинает поедать».
На сегодняшний день медицинская наука не находит точного ответа на вопрос, что же ставить во главу угла: то ли спазм очень мелких сосудов — капилляров, артериол и венул, то ли первичные повреждения внутренних стенок сосудов.
Евгений Петрейков рассказывает, что если мы будем рассматривать сосуды при преэклампсии в микроскоп, то увидим признаки повреждения внутренней выстилки стенок сосудов. При повреждении сосудов и спазме возникает нарушение фильтрации мочи в почках, белок выходит вместе с мочой, потому что, будем так говорить, нет фильтра, который мог бы этот процесс сдержать. При этом содержание белка в крови падает, и происходит вынужденный спазм сосудов, направленный на то, чтобы держать давление. В этом случае сразу же появляются отеки беременных, связанные с падением онкотического давления, спазмированием и высвобождением жидкой части крови. Так выглядит механизм возникновения отеков.
Впрочем, Евгений Рафаилович поясняет, что для акушера-гинеколога, который видит развитие патологического процесса, даже не столь важно, что первично. Врачу необходимо действовать незамедлительно. Женщину в обязательном порядке госпитализируют и продолжают наблюдение в условиях стационара, при этом медицинское учреждение должно быть оснащено всем необходимым для родовспоможения.
Преэклампсия редко поддается какому-либо лечению, но медики могут попытаться лечить пациентку, если недуг находится на легкой стадии. Беременной назначают прием спазмолитиков, противосудорожных средств, препаратов для снижения давления, а также инфузионную терапию лекарственными растворами для коррекции развития патологических процессов.
Внимание! Стандарты ВОЗ допускают наблюдение за состоянием беременной женщины, страдающей от преэклампсии, в течение 48 часов. Если за это время не наступает видимых улучшений, принимается решение о немедленном родоразрешении вне зависимости от срока и степени физического развития плода! Причем эти улучшения должны носить объективный, а не субъективный характер.
«Женщина может с нами говорить и улыбаться, но если анализы и гемостаз показывают, что вот-вот начнутся фатальные изменения, которые трудно или невозможно будет потом исправить, то мы должны прекратить беременность любым доступным путем. Самое главное лечение преэклампсии — это роды. Раз это иммунное или аутоиммунное заболевание, то эту цепочку нужно прервать, а прерывается она родами».
К сожалению, заранее сказать наверняка, придется ли женщине столкнуться с гестозом во второй половине срока, практически невозможно, однако некоторые клиники сейчас предлагают пройти дополнительное обследование в рамках I скрининга беременности, которое позволяет рассчитать риски развития недуга на основании данных ультразвукового исследования, результатов анализов мочи и крови и измерения артериального давления.

Чем опасна преэклампсия?
В первую очередь наш эксперт призывает говорить о возможных последствиях гестоза для женщины, а не для плода, поскольку последствия для ребенка идут от матери.
Как мы уже выяснили, при тяжелой форме преэклампсии давление повышается свыше 170/100-110 мм рт. ст., что может закончиться весьма плачевно. Среди наиболее частых осложнений Евгений Рафаилович называет отслойку сетчатки глаза, кровоизлияние в мозг или ишемический инсульт, отек мозга, различные полиорганные нарушения. Кроме того, может произойти отслойка плаценты и, как следствие, сильное кровотечение, создающее угрозу жизни.
Что же касается ребенка, нужно понимать, что он тоже страдает, поскольку от спазма сосудов происходит нарушение питания плода, возникает плацентарная недостаточность, которая влечет за собой хроническую или острую гипоксию, то есть нарушение кислородного снабжения. Мелкие сосуды плаценты недостаточно питают плод, поэтому происходит асимметричная задержка его физического развития. Это означает, что, например, длина его тела соответствует норме, а вес слишком низкий.
При тяжелой форме преэклампсии, особенно в фатальных случаях, необходимо незамедлительно извлекать ребенка, независимо от срока беременности. Ранняя преэклампсия развивается после 24 недель беременности. Плод на этом сроке весит порядка 700 г и в наше время считается жизнеспособным, ведь сейчас неонатологи выхаживают малышей весом от 520–540 г. Глубоко не доношенные новорожденные с экстремально низкой массой тела имеют свои весьма серьезные проблемы, но в случае с преэклампсией преждевременные роды являются единственным возможным выходом ради спасения жизни матери и ребенка.

К сожалению, специфической профилактики преэклампсии не существует. Однако здоровый образ жизни, рациональное питание, умеренные физические нагрузки, отказ от алкоголя и курения еще на этапе планирования будут только на пользу и помогут организму будущей мамы справиться с возросшей нагрузкой.
Вес при беременности и отеки при беременности
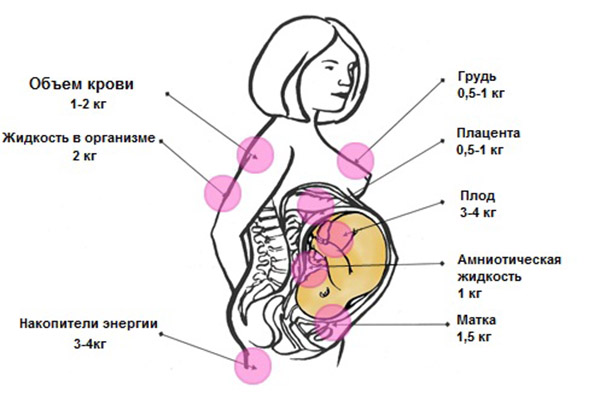
Вес при беременности
Во время беременности женщина неизбежно набирает вес — это нормальный и целесообразный с точки зрения физиологии процесс.
Вес при беерменности: калькулятор
Классическая прибавка будущей мамы составляет 10-12 кг. Из них примерно 5 кг набираются за счёт живота: вес ребёнка при доношенной беременности в среднем 3 кг (от 2 кг 700 г до 4 кг), плавает малыш в 0,5-1,5 л околоплодных вод, а плацента тянет на 500-600 г.
Остальные килограммы — результат мощной гормональной перестройки в организме будущей мамы. При этом жир откладывается на бёдрах, ягодицах и животе.
Зачем нужен набор веса при беременности
Во-первых, это запас питательных веществ, необходимых плоду на тот случай, если его мама вдруг попадёт в экстремальную ситуацию и не сможет правильно питаться. Прежде всего, когда малыш родится, мама будет кормить его грудью. Грудное вскармливание — сильнейшая нагрузка на организм женщины, и ей потребуется много энергии, которая будет черпаться, в том числе, и из отложений жира, сделанных во время беременности.
Жировые отложения являются не только запасом питательных веществ, но и эндокринным органом. В жировой ткани синтезируется небольшое количество эстрогенов (женских половых гормонов). Роль жировой ткани как эндокринного органа, конечно, не столь высока, как, например, яичников, однако при резком похудении прекращаются менструации, и восстановить их бывает нелегко, даже если вес снова станет нормальным.
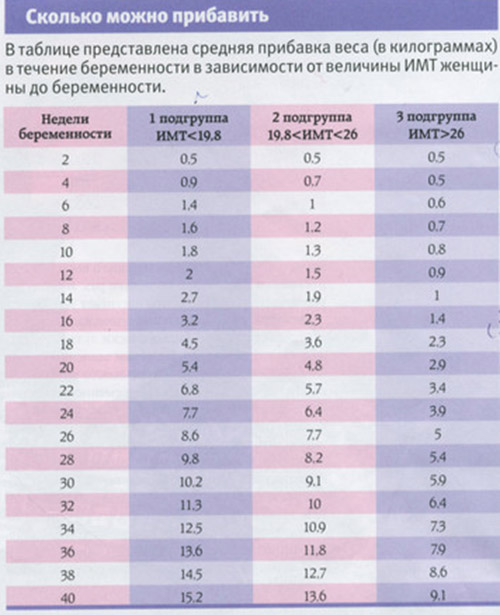
Набор веса при беременности таблица
Отёки при беременности
Темп прибавки веса во время беременности является одним из показате¬лей, который строго контролируются при посещении врача наравне с уровнем артериального давления, анализами мочи и крови. Это так важно, потому что чрезмерная прибавка веса является одним из симптомов токсикоза второй половины беременности, когда, вследствие нарушения работы почек, в организме задерживается жидкость. Видимые отёки могут отсутствовать, но при контрольном взвешивании в женской консультации отмечается выраженная прибавка веса (во второй половине беременности более 300 г в неделю). Для врача это повод заподозрить водянку — первую и самую лёгкую стадию токсикоза второй половины беременности. Если начать лечение своевременно, то можно избежать дальнейших проявлений токсикоза: подъёма артериального давления, появления белка в моче.
Если у вас имеется заболевание почек, следует более тщательно контролировать прибавку веса. При подозрении на задержку жидкости первое и самое простое, что вы можете сделать, — посчитать, сколько жидкости вы выпиваете (причём, следует учитывать и съеденный суп, и фрукты) и сколько выделяете с мочой. В норме эти цифры должны совпадать. В жаркую погоду необходимо делать скидку на потери жидкости с потом. Если стало мало обручальное или другое кольцо — это повод заподозрить водянку. Раньше в женских консультациях существовал даже «тест кольца» и имелись наборы колец разного диаметра. При постановке женщины на учёт записывался номер кольца, которое ей подошло. В последующем периодически ей предлагалось примерить это кольцо, при наличии у нее скрытых отёков оно становилось мало.
Если выяснится, что жидкость задерживается в организме, то следует ограничить употребление соли, солёных продуктов, а также уменьшить приём жидкости. И самое главное — обратиться к врачу.
Отёки при беременности — очень частое явление. Механизм возникновения отёков при беременности связан с изменением водно-солевого обмена, а также в результате нарушения оттока крови и лимфы по венам ног и изменениями в крови и сосудистой стенке.
Различают 4 стадии развития отеков при беременности:
— отёки в области стоп и голеней;
— отёки нижних конечностей, нижней части живота и пояснично-крестцовой области;
— присоединение отёков на руках, появление пастозности лица («одутловатость»);
— общий отёк.
Вы можете сами определить, есть ли отёки при беременности: надавите пальцем на кожу, если она быстро выровнялась, то всё в порядке, а если некоторое время отастаётся светлое пятно, то, скорее всего это отёки.
Отёки ног при беременности
Если отекают только ноги (ступни и лодыжки), то это естественно. Обычно нехватка жидкости и постоянная жажда происходит из-за усилившейся потребности организма. Эти отёки появляются к вечеру и самостоятельно проходят к утру.
Однако если присоединяется отёчность пальцев рук (легко заметить по кольцу), отёки на ногах становятся постоянными (обувь становится тесной), наблюдается отёчность лица, то такие отёки могут быть симптомом очень серьезного осложнения беременности — гестоза (позднего токсикоза).
Появление отёков с 20 недель, конечно, должно насторожить беременную и её доктора. Такая женщина нуждается в обследовании для установления причины отёков, однако следует помнить, что не все отёки, отмечающиеся при беременности, связаны с гестозом.
Отёки на поздних сроках беременности могут возникать также из-за нарушения оттока мочи вследствие сдавливания мочеточников увеличившейся маткой.
Отеки при беременности — что делать
Лечение отеков при береммености обычно назначается в зависимости от полученных результатов обследования. Если не проводится лечение, отёки могут распространяться на всё тело.
Профилактика отёков при беременности
Чтобы предотвратить появление отёков при беременности или хотя бы уменьшить их, нужно соблюдать следующие рекомендации.
При нерезко выраженных отёках лечение можно проводить амбулаторно. Беременным показана молочно-растительная диета.
Нужно ограничить приём поваренной соли (до 1-1,5 грамма в сутки) в особо тяжёлых случаях перейти на бессолевую диету.
Не следует злоупотреблять сладкими и газированными напитками, они тормозят вывод жидкости из организма.
Не нужно уменьшать потребление воды, так как это может вызвать прямо противоположный эффект. Когда вы уменьшаете употребление жидкости, то организм попытается её задерживать, соответственно, преумножатся отёки. Пейте не меньше 1,5-2,0 литров жидкости (с учётом супа, каш, соков, компотов). Однако надо помнить о том, что количество выделяемой мочи должно составлять 50%- 80% от выпитого.
Избегайте ситуаций, требующих изнурительно долгого стояния или сидения. Старайтесь как можно чаще поднимать ноги вверх. Постарайтесь поменьше находиться в жарком месте.
Употребление почечного чая и остальных растительных сборов — только по назначению врача.
Килограммы
Факт, что беременная женщина должна хорошо питаться, неоспорим, но и в этом вопросе нужно знать меру. Хорошо питаться — не значит, есть за двоих. Под правильным подразумевается питание рациональное и сбалансированное. Отдайте предпочтение белковой пище животного и растительного происхождения, не налегайте на кондитерские изделия, а жиры употребляйте в умеренном количестве. При переедании, особенно пищи, богатой углеводами, набирает вес и малыш. А при массе плода выше 4,5 кг возрастает риск развития у него сахарного диабета первого типа. Так что еженедельное взвешивание в женской консультации — это не прихоть врача, а разгрузочные дни — не изощрённый метод пыток.
Хотя чрезмерное увеличение массы тела беспокоит докторов больше, беременную с незначительной прибавкой веса также берут под пристальный контроль. Если организм женщины не может обеспечить необходимым себя, то что он даст малышу? Ведь кроха берёт нужные ему для роста и развития вещества от матери. В погоне за стройной фигурой многие женщины готовы идти на любые ухищрения, жертвуя иногда не только своим здоровьем, но и здоровьем будущего малыша. Не забывайте, что строительным материалом для клеток ребёнка являются белки и жиры. Так что если мама станет питаться исключительно зелёными салатиками, то крохе просто не из чего будет себя строить.
Однако не всегда незначительная прибавка является следствием погрешности в питании матери. Прибавку рассчитывают от веса, с которым женщина встала на учёт в консультацию. В основном это случается на очень ранних сроках, когда вес не отличается от массы тела до беременности. Бывает, что при выраженном токсикозе первой половины беременности (тошнота, рвота, потеря аппетита) женщина сильно теряет в весе, а затем, когда этот сложный период заканчивается, её организм навёрстывает упущенное. Если потеря веса была значительной, то может получиться, что прибавка, которую рассчитывают от «небеременного» веса, оказывается небольшой, хотя женщина набрала положенные килограммы. Если вы вегетарианка — беременность не повод менять свои принципы, однако надотщательно продумать рацион, так чтобы в нём присутствовали в полной мере все необходимые для роста и развития малыша вещества.

Норма веса при беременности
По рекомендации ВОЗ еженедельная прибавка веса не должна превышать 228 г, а прибавка за всю беременность составляет 10-12 кг. Однако каждая женщина уникальна — излишне стройным дамам порой не возбраняется прибавить и 500 г в неделю, но это скорее исключение, и анализы в данном случае должны быть идеальными. А если будущая мамочка ещё до беременности сделала запасы жировой клетчатки, то не страшно, если она наберёт менее 200 или 100 г, а в какие-то недели и вовсе не увеличит свой вес. Кроме того, значение имеет и срок беременности. В первой её половине худые женщины могут активно прибавлять в весе, но после 20 недель лучше не переходить границы, предусмотренные ВОЗ, поскольку после этого срока возрастает риск развития отёков. За всю беременность женщины с дефицитом массы могут набрать более 12 кг, и это не будет считаться патологией (при условии нормального самочувствия и идеальных анализов).
Термин «дефицит массы» отнюдь не предполагает истощение, просто современные представления о красоте несколько расходятся с физиологической целесообразностью. Вспомните пышнотелых богинь античных мастеров — вот идеал женщины, которая может родить много здоровых детей.
Нормальный вес, необходимый для успешного вынашивания малыша, высчитывается по формуле: рост минус 100. Также можно посчитать индекс массы тела (ИМТ): масса тела в килограммах, поделенная на длину тела в метрах, возведенную в квадрат. Например, индекс массы тела у женщины ростом 170 см (1,7 м) и массой 70 кг будет равен 24. В норме ИМТ должен составлять 20-26. Меньший вес считается дефицитным. А индекс, равный 17, является критическим, при этом возникают проблемы с зачатием и вынашиванием беременности. Прибавка веса — один из важных показателей нор-мального течения беременности. Но темпы её прироста весьма индивидуальны, и окончательный вывод может сделать только врач.
https://riafan.ru/1312507-akusher-ginekolog-rasskazal-ob-opasnostyakh-preeklampsii-dlya-beremennykh
https://www.medrzn.ru/beremennosti/beremennosti/ves-i-otaeki-vo-vremya/