Содержание
Трихомониаз — симптомы и лечение
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 38 лет.

Определение болезни. Причины заболевания
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
Насколько распространён трихомониаз
Трихомониаз является распространённой инфекцией. По данным ВОЗ (Всемирной организации здравоохранения) в 2001 году было зарегистрировано 113 миллионов новых случаев в Африке и Азии заболеваний, вызванных влагалищной трихомонадой, и 19 миллионов новых случаев в Европе и Северной Америке. [1] В 2014 году в Российской Федерации уровень заболеваемости составил 71 на 100 000 населения. [2]
Что такое трихомониаз, трихомонады и их виды
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
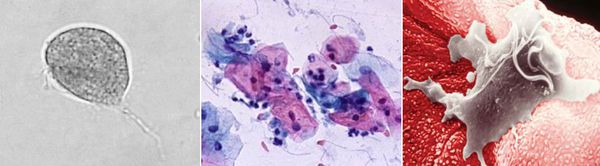
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
- Половой путь — передача через вагинальный контакт. Хотя в ряде исследований трихомонады находили в орофарингеальных смывах [4] , передача при оральном сексе не доказана.
- Интранатальный — передача инфекции от больной матери новорождённому при родах — составляет менее 5% случаев. [5]
- Контактно-бытовой. Проведённое исследование в Замбии показало, что высокая распространённость трихомониаза у девственниц (27%) обусло влена несексуал ьной передачей трихомониаза через воду для купания и использование «общего» мыла. [6]
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания; [7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях; [8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз. [9]
Защищает ли презерватив от трихомониаза
Использование презервативов снижает вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые ими, поэтому презервативы не могут полностью защитить от трихомониаза [52] .
Передаётся ли трихомониаз во время орального секса
Микроорганизмы способны поражать различные части тела, например, руки или рот. Оральный секс с инфицированным партнёром может привести к заражению трихомониазом ротовой полости [52] .
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания . [10]
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
Основными симптомами трихомониаза у женщин являются:
- зуд, жжение в области влагалища и вульвы (наружных половых органов);
- дизурия (частое и болезненное мочеиспускание) и боль внизу живота;
- диспареуния — боль во время половых контактов;
- эритема и отёчность преддверия влагалища, малых и больших половых губ;
- жидкие выделения из влагалища серо-жёлтого цвета с неприятным запахом в 40-50% случаев; классические «пенистые» выделения выявляются примерно у 10% пациенток . [11]
Редкими проявлениями трихомониаза у женщин являются:
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники; [12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища. [13]
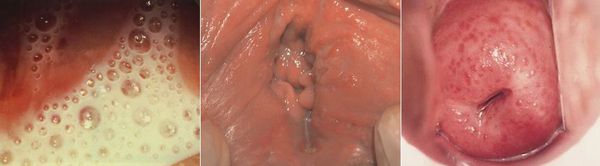
Симптомы трихомониаза у мужчин
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
Основными симптомами трихомониаза у мужчин являются:
- зуд, жжение в мочеиспускательном канале;
- дизурия (частое и болезненное мочеиспускание);
- покраснение и отёчность «губок» уретры;
- мутные слизистые, реже прозрачные, тянущиеся выделения из уретры. [11]
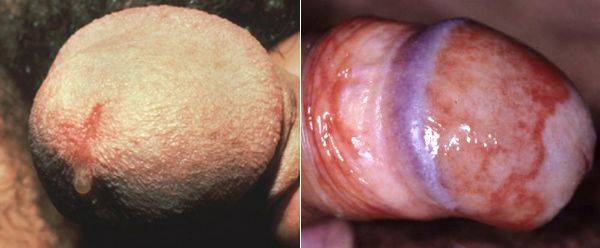
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
Патогенез трихомониаза
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
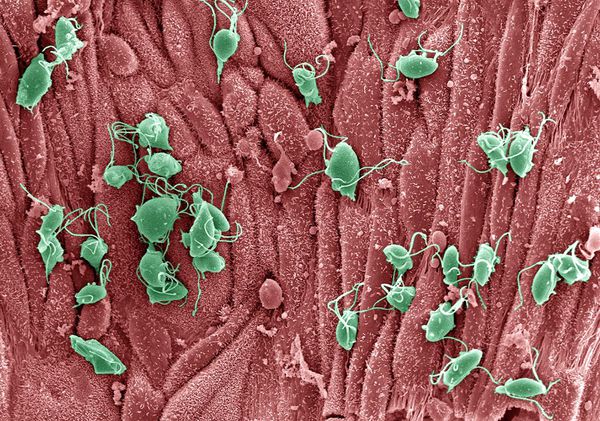
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
Другой значимой особенностью трихомонад является использование макромолекул человека-хозяина, таких как 1-антитрипсин, α2-макроглобулин, фибронектин, лактоферрин, и другие железосвязывающие и железосодержащие белки, липопротеины и липиды. Они являются значимыми для выживания паразита и способствуют метаболизму и патогенности трихомонад либо путём биологической мимикрии («маскировки»), либо путём накопления питательных веществ хозяина. [18]
Способность трихомонад к фагоцитозу — поглощению других одноклеточных организмов — давно известна. При электронной микроскопии в вакуолях трихомонад находили бактерии, вирусы, реже лейкоциты и эритроциты. Особое значение придаётся фагоцитозу возбудителей, сопутствующих трихомониазу половых инфекций — гонококкам, хламидиям и микоплазмам, что вызвало мнение о «сохранности» этих микроорганизмов внутри трихомонад, ведущее к рецидиву заболеваний, вызванных ими. Однако проведённые исследования показали, что внутри цитоплазмы трихомонады все эти микроорганизмы теряют возможность к размножению, а в большинстве случаев уничтожаются паразитом. [19] [20]
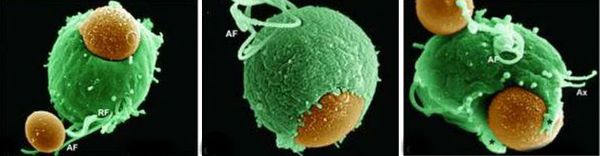
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis;
- Простатит (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
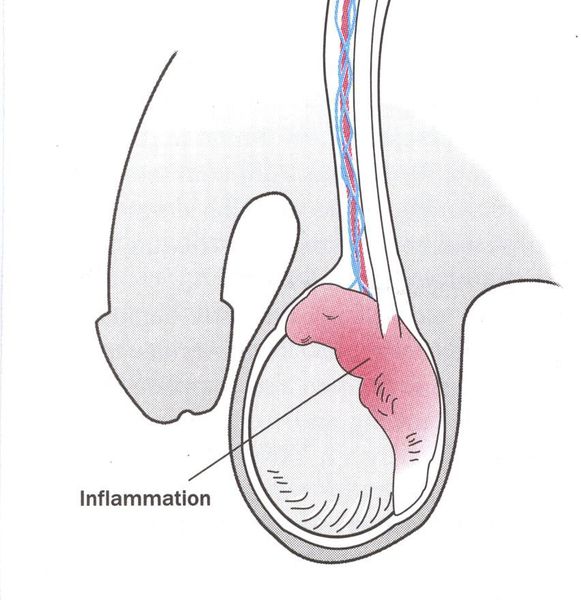
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Сообщалось о паранефральном абсцессе [27] , абсцессе головного мозга [28] у новорождённого, абсцессе срединного шва полового члена [29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
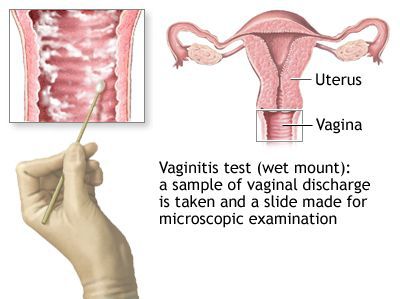
Микроскопия нативного препарата («влажный мазок») является наиболее распространённым методом диагностики T. vaginalis из-за удобства и относительно низкой стоимости. К сожалению, чувствительность этого метода низкая (51-65%) в вагинальных образцах и ещё ниже у мужчин (в уретральных мазках, осадке мочи и сперме). Метод основан на выявлении движущихся трихомонад в мазке, разбавленном физиологическом раствором. Необходим немедленный просмотр препарата, поскольку чувствительность исследования снижается до 20% в течение 1 часа после сбора материала. [34]
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Проведение рекомендовано при малосимптомных и асимптомных формах заболевания, а также для выявления нитроимидазол-устойчивости трихомонад. Считается «золотым» стандартом диагностики с чувствительностью до 95% и специфичностью до 100%. [35] Однако в рутинной практике применяется редко из-за трудоёмкости, длительности исследования и дороговизны.
Молекулярно-биологические методы
Позволяют обнаружить специфические фрагменты ДНК и РНК вагинальной трихомонады с помощью тест-систем, разрешённых к медицинскому применению. Обладают высокой чувствительностью (88-97%) и специфичностью (98-99%). Наиболее часто в России применяют метод амплификации ДНК — полимеразную цепную реакцию (ПЦР).
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма. [2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
«Провокации» перед исследованием
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
- Тенонитрозол (Атрикан) — 250 мг перорально 2 раза в день в течение 4 дней; [43]
- Ниморазол (Наксоджин) — схемы применения при неосложнённом трихомониазе: 2,0 г перорально однократно или 1,0 г перорально через каждые 12 часов – три приёма, или 250 мг перорально 2 раза в день в течение 6 дней. [44]
- Секнидазол (Тагера) — 2,0 г перорально однократно (эффективность 97%). [45]
Причины неудач в лечении
В 5 % случаев трихомонады устойчивы (резистентны) к перечисленным препаратам [46] . Центры по контролю за заболеваемостью (США) в таких случаях рекомендуют увеличить дозировку и длительность применения медикаментов [47] : Метронидазол — 2,0 г перорально однократно в сутки в течении 7 дней или Тинидазол 2,0 г перорально однократно в сутки в течении 7 дней.
Дисульфирам-подобная реакция на препараты
Нитроимидазолы блокируют и снижают выработку фермента алкоголь-дегидрогеназы, что приводит к повышению уровня и накапливанию токсического ацетальдегида в крови. При приёме алкоголя в любых концентрациях во время лечения препаратами, входящими в группу нитроимидазолов, через 10-20 минут возникает реакция в виде тошноты, рвоты, головной боли, затруднения дыхания, судорог. Длительность её составляет несколько часов. Реакция наблюдается при приёме метронидазола, тинидазола [48] и орнидазола [49] .
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Заниматься сексом можно через 7-10 дней после завершения лечения трихомониаза. Примерно каждый пятый выздоровевший заражается вновь в течение трёх месяцев после окончания лечения. Чтобы избежать повторного заражения, лечение должны пройти все сексуальные партнеры. Если симптомы возникли снова, нужно пройти повторное обследование [52] .
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
«Экстренная профилактика» после полового акта путём введения в уретру или во влагалище растворов антисептиков, таких как хлоргексидин, мирамистин, цидипол, не рекомендована из-за отсутствия доказательств её эффективности.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]
Половые инфекции во время беременности
Последнее обновление: 13.12.2019
Содержание статьи
- Как влияют половые инфекции во время беременности?
- Виды половых инфекций, которые могут проявиться во время беременности
 Половые инфекции
Половые инфекции
Как влияют половые инфекции во время беременности?
Сразу стоит отметить, что наиболее уязвимый период для плода – это первый триместр беременности. Серьезные инфекции, проявляющиеся на этом сроке, чаще всего приводят к гибели эмбриона. Это связано с тем, что заболевание вызывает нарушения в развитии беременности, а также препятствует нормальной работе плаценты и хориона. Половые инфекции на поздних сроках беременности не оказывают такого губительного действия, так как у плода уже произошла закладка всех органов. В этот период половые инфекции матери могут вызвать поражение у ребенка некоторых органов, стать причиной рождения ребенка с малым весом или недоношенного.
Заражение плода при наличии половой инфекции у беременной женщины происходит двумя путями:
- гематогенным, то есть через кровь по пути плацента-пуповина;
- восходящим путем, то есть через половые пути, плодные оболочки и околоплодные воды.
Виды половых инфекций, которые могут проявиться во время беременности
К наиболее распространенным половым инфекциям, которые выявляются у беременных женщин и могут передаваться от матери ребенку, относятся:
Хламидиоз
Обострение хламидиоза во время беременности может стать причиной осложнений. Особенно на ранних сроках, когда распространение хламидийной инфекции может привести к выкидышу. Восхождение заболевания в полость матки может спровоцировать преждевременные роды и раннее отхождение околоплодных вод. При инфицировании плода возможны такие осложнения как конъюнктивит, отит, фарингит или пневмония, которые диагностируются в первые часы после рождения ребенка.
Для лечения хламидиоза во время беременности используются антибиотики, которые несут немного рисков для плода. В эту группу относятся препараты, которые не проникают через плацентарный барьер. Для сведения рисков к минимуму антибиотикотерапия для беременной назначается короткими курсами, что позволяет избежать изменения обмена веществ в организме у женщины.
Вирус папилломы человека
Вирус папилломы человека, согласно версии официальной медицины, не несет в себе прямой угрозы женщине и плоду. Однако это вовсе не означает, что при выявлении вируса или кондилом не нужно проводить никакого лечения. Кондиломы, как новообразования, представляющие собой очаги инфекции, могут стать открытыми «воротами» для попадания и распространения других половых инфекций.
Оптимально, если вирус паппиломы выявлен в организме еще до начала беременности. В этом случае врач может определить его активность и при необходимости назначить лечение. Ведь большинство противовирусных препаратов недопустимо применять в период вынашивания.
Гонорея
Выявленная гонорея при беременности требует срочной госпитализации женщины. При этом к лечению привлекаются специалисты из венерологических диспансеров. В случае острой гонореи при назначении антибиотикотерапии необходимо учитывать степени риска для плода. Кроме антибиотиков, стандартная программа лечения включает дезинтоксикационную терапию, прием витаминов, ангиопротекторов, гепатопротекторов. Также в комплексное лечение входит специфическая терапия, помогающая уничтожить возбудителя заболевания.
Нелеченная или поздно выявленная гонорея у беременной женщины несет в себе целую группу рисков: выкидыш, плацентарная недостаточность, хориоамнионит, гибель плода, послеродовые инфекции у ребенка.
Цитомегаловирус
Цитомегаловирус, активизировавшийся в организме беременной женщины, может привести к инфицированию плода, что, в свою очередь, может проявиться аномалиями в развитии или невынашиванием беременности. Инфицирование плода на поздних сроках беременности не влечет за собой пороков развития, однако может стать причиной врожденной цитомегалии или преждевременных родов.
 Выявление гипатита B при беременности
Выявление гипатита B при беременности
Гепатит В
Анализ на гепатит В сегодня проводится для каждой беременной женщины. Это связано с тем, что это заболевание способно спровоцировать тяжелейшее поражение печени. При хронической форме гепатита В и наступлении цирроза беременность у женщины может вообще не наступить, так как в этом состоянии отмечается нарушении функции яичников.
Это помогает защитить малыша от инфекции. Ведь при прохождении ребенка через родовые пути риск его заражения гепатитом через кровь составляет 90%. Также заражение возможно при грудном вскармливании или через плаценту, однако в этих случая риск для малыша существенно ниже и составляет всего 2-10%. При своевременном введении вакцины и антител гепатит В у ребенка даже в случае проявления будет протекать в хронической форме и не будет нести риска для жизни.
Трихомониаз
Трихомониаз при беременности относится к нежелательным состояниям, которые могут вызывать преждевременное отхождение околоплодных вод. Конечно, современная медицина указывает, что это заболевание не вызывает никаких пороков развития у плода, так как трихомонады не проникают через плаценту Однако здесь необходимо строгое наблюдение врача, так как трихомониаз может стать «проводником» для других болезнетворных микроорганизмов (хламидий, гонококков и т.д.) в полость матки, где они смогут вызвать серьезные осложнения течения беременности.
При родах заражение ребенка трихомониазом происходит с большой долей вероятности, поэтому особенно важным является своевременность и эффективность лечения. Терапию начинают после 12-ой недели беременности с использование препаратов из группы имидазола. Для снижения рисков для плода эти препараты назначаются короткими курсами.
Генитальный герпес
Обострение скрытых инфекций, в том числе и генитального герпеса, во время беременности не редкость. Обычное носительство инфекции не несет в себе никаких рисков для женщины или плода, в то время как обострение заболевания с герпетическими высыпаниями на половых органах и на шейке матки может привести к инфицированию ребенка.
Особенно опасен генитальный герпес при первичном инфицировании во время беременности. В этом случае он может спровоцировать уродства, привести к выкидышу, появлению микроцефалии у плода, патологий сетчатки, сердечных пороков или врожденной вирусной пневмонии. Внутриутробное заражение генитальным герпесом может привести к ДЦП, врожденной слепоте, глухоте или эпилепсии.
Восстанавливающий гель «Гинокомфорт» рекомендован для устранения вагинального дискомфорта, нормализации микрофлоры и восстановления слизистой влагалища после перенесенных инфекционно-воспалительных заболеваний и в период после лечения антибиотиками. Средство может использоваться, в том числе, и во время беременности. Клинические испытания геля, проведенные сотрудниками кафедры дерматовенерологии с клиникой СПбГМУ, доказали высокую эффективность применения данного продукта в качестве вспомогательного средства при терапии дисбиотических состояний. Гель «Гинокомфорт» был разработан специалистами фармацевтической компании ВЕРТЕКС и имеет все необходимые документы и сертификаты.
Половые инфекции во время беременности, видео
Врач-гинеколог Фролова Мария о половых инфекциях. Источник — Baby Lenta
Микробиоценоз половых путей женщин репродуктивного возраста. Сидорова И. С., Воробьев Д. А. Боровкова Е. И. // Акушерство и гинекология, -2005,- № 2.-С.7-10.
Особенности течения беременности и исходы родов при высоком риске перинатальной патологии. Урванцева Г.Г., Т. А. Обоскалова, В. С. Иванова, Ж. К. Егорова // Урал. мед. журн. — 2005. — № 4. С. 23-27.
Характеристика микрофлоры влагалища женщин в норме и патологии. Соловьева И. В. // Дис. канд. мед. наук. — Горький. — 1986. — С. 148.
https://probolezny.ru/trihomoniaz/
https://ginokomfort.ru/spravochnik/polovye-infekcii-vo-vremja-beremennosti/