Содержание
Когда беременность не развивается
Поделиться:
Акушеры-гинекологи — свидетели не только безмерного человеческого счастья, но и концентрированного горя. Когда счастливая женщина смотрит с надеждой на экран УЗ-монитора, мрачнеющие лица врачей и напряженные голоса далеко не сразу проникают в ее сознание. «Ваша беременность не развивается» — страшный приговор для тех, кто уже был окрылен надеждой.
Неразвивающиеся беременности, увы, нередкое событие. В последние годы мы ставим этот диагноз все чаще и чаще. Конечно, очень хочется объяснить неудачи «плохой экологией», вредной едой, ГМО, излучением из космоса и сглазом. Но ученые, занимающиеся проблемами невынашивания, считают, что всё это ни при чем.
Каковы шансы?
В идеальном менструальном цикле максимальная вероятность наступления беременности не превышает 40 %. И бóльшая часть (60 %) оплодотворенных яйцеклеток не превращается в эмбрион. Одни яйцеклетки останавливаются в развитии на самых ранних стадиях дробления, другие не осиливают долгую дорогу в поиске матки, третьи не могут хорошо прикрепиться к эндометрию. Все эти потерянные на сверхранних сроках беременности, как правило, не замечаются и не учитываются.
Если делать тесты на беременность каждый день (как участницы клинического исследования в 1988 году 1 ), можно обнаружить, что тест может в какие-то дни становиться слабо положительным, а потом снова отрицательным. Этот феномен врачи называют «биохимическая беременность» и не относят к болезненным состояниям. Фактически, это одна из самых первых ступенек естественного отбора, который придется пройти будущему человеку, чтобы прийти в этот мир.
Когда беременность раннего срока переходит в клиническую стадию (небольшая задержка менструации и уверенно положительный тест), шансы на благополучный исход возрастают: прогрессируют 80 % беременностей, а 20 % либо заканчивается выкидышем, либо «замирают» — останавливаются в развитии. В общем, тоже нередко.
Меньше знаешь, лучше спишь?
Основной причиной современной «эпидемии» неразвиваек, по сути, является бурное прогрессирование диагностических методик. Когда я училась в институте, в подвале кафедрального роддома квакали десятки самцов лягушек, содержавшихся для диагностики беременности ранних сроков (реакция Галли – Майнини). Мочу женщины вводили в лимфатический мешок земноводных. Если пациентка была беременна, самцы раздували горловой мешок, громко солидно квакали, а в их клоаке находили сперматозоиды.

Сравните этот цирк 25-летней давности с современными возможностями: тесты на беременность с «результатом в словах», УЗИ под каждым кустом, кровь на ХГЧ с результатом в цифрах. Мы научились ставить диагноз «беременность» не просто рано — слишком рано. Задолго до того, как будущий человек сможет уверенно заявить о своей жизнеспособности.
Буквально 15–20 лет назад бóльшую часть этих проблем мы просто не замечали: задержалась менструация, заболела грудь, а потом пришла менструация и грудь болеть перестала. Бессмысленный термин «гормональный сбой» — как раз из того периода развития медицины.
Читайте также:
Тазовое предлежание плода
Правда, была и обратная сторона. Если на фоне установившейся беременности начиналось кровотечение, скорая помощь везла женщину в круглосуточный стационар, врачи ставили диагноз «аборт в ходу» и проводили выскабливание полости матки. В те времена никто не разбирался, жив ли эмбрион, можно ли еще побороться. Просто не было таких диагностических возможностей. Сейчас даже при довольно обильных кровотечениях беременность можно попытаться сохранить. Главное — подтвердить жизнеспособность эмбриона.
Почему это произошло?
Этот вопрос задает каждая женщина, потерявшая беременность. В большинстве случаев врачи не смогут дать точный ответ. Есть ряд общепризнанных факторов риска, которые могут стать последней каплей на весах судьбы:
- Возраст. Чем старше женщина, тем выше риск.
- Если первая беременность «замерла», риск для второй беременности составляет те же 16–20 %. После двух эпизодов риск потери желанной беременности возрастает почти вдвое и составляет 36–38 %. У женщин, не имеющих живых детей, т.е. страдающих первичным привычным невынашиванием, вероятность потери беременности выше и составляет 40–45 % после третьего самопроизвольного прерывания 2 .
- Курение более 10 сигарет в день.
- Никакое количество алкоголя во время беременности не может считаться безопасным. Даже небольшая доза спиртного может остановить развитие плодного яйца.
- Повышение температуры до 37,8 градуса и более.
- Инфекционные заболевания (включая грипп и ОРВИ), прием лекарственных средств с тератогенным эффектом, воздействие ионизирующего излучения или химических веществ.
- Интенсивные физические нагрузки.
При генетическом исследовании абортусов в 60–80 % случаев находят хромосомные аномалии у эмбрионов — это как раз тот вариант, когда оплакивать нечего. Природа пытается сохранить Homo sapiens в генетически первозданном виде: 46ХХ — девочки, 46XY — мальчики. В остальных случаях либо не заложилась какая-то жизненно важная система органов, либо не получился сам эмбрион (анэмбриония — это отличное плодное яйцо, но эмбриона в нем нет).
УЗ-признаки неблагоприятного исхода беременности 3

В сущности, основных признаков, по которым врачи определяют, что беременность замерла, всего два. Первый — у эмбриона с копчиково-теменным размером более 7 мм не определяется сердцебиение. И второй — при диаметре плодного яйца более 25 мм не определяется эмбрион.
Есть еще дополнительные признаки:
- аномальный желточный мешок — крупный, неправильной формы, кальцинирован;
- частота сердечных сокращений эмбриона менее 100 в минуту при сроке беременности 5–7 недель;
- большие размеры ретрохориальной гематомы — более 25 % поверхности плодного яйца.
В любом случае диагноз «неразвивающаяся беременность» врачи стараются ставить очень тщательно, строго следуя критериям определения нежизнеспособности. Во всех сомнительных ситуациях рекомендуется повторное исследование в динамике через 7–10 дней.
О том, что делать, если диагноз все-таки был установлен, мы поговорим в следующей статье.
1 Wilcox AJ, Weinberg CR, O’Connor JF et al. Incidence of early loss of pregnancy // N Engl J Med. 1988; 319(4): 189. [PMID 3393170]
2 Радзинский В.Е., Димитрова В.И., Майскова И.Ю. Неразвивающаяся беременность. М.: ГЭОТАР-Медиа, 2009. 200 с.
3 Выкидыш в ранние сроки беременности: диагностика и тактика ведения. Клинические рекомендации (протокол лечения). М., 2016.
Перенашивание беременности — симптомы и лечение
Что такое перенашивание беременности? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коротковой Оксаны Владимировны, гинеколога со стажем в 8 лет.

Определение болезни. Причины заболевания
Процесс беременности, задуманный природой, рассчитан на 287 дней. Отклонения от этих сроков возможны, но для них всегда существует веская причина. Если дата родов, рассчитанная доктором, уже прошла, а роды так и не наступили, следует предполагать перенашивание беременности.

Переношенная беременность — это беременность, длящаяся более 42 недель или более 294 дней [12] . Она встречается примерно в 4-14 % случаев [1] [5] [7] . Чаще с ней сталкиваются первородящие женщины после 30 лет [3] . Причём каждая беременность, закончившаяся запоздалыми родами, увеличивает риск переношенности при последующей беременности.
Все изменения в плаценте, которые происходят при перенашивании, приводят к длительным затяжным родам и могут стать причиной родовых травм плода (переломов ключиц, различных гематом) и других осложнений. Все они опасны для новорождённого и нарушают процесс его адаптации к внеутробной жизни.
Причины перенашивания многообразны. В большинстве случаев оно развивается при сочетании причин, факторов риска, особенностей организма беременной и самого плода. К ним относятся:
- недостаточная перестройка нервной системы женщины к родам — неправильное соотношение в работе симпатической и парасимпатической нервной системы, недостаточно сформированная родовая доминанта (особая рефлекторная система, отвечающая за своевременное наступление родов);
- эндокринные патологии — сахарный диабет, ожирение , гипотиреоз ;
- гормональный дисбаланс, в частности снижение уровня эстриола, отвечающего за готовность матки и половых путей к родам;
- осложнения беременности — маловодие или хроническая плацентарная недостаточность;
- психические травмы.
Причинами перенашивания беременности могут стать нарушения женской репродуктивной системы:
- генитальный инфантилизм (недоразвитие полового аппарата);
- аномалии развития репродуктивной системы — дисфункция яичников, нарушения менструального цикла;
- перенесённые гинекологические инфекции;
- травмы половых органов;
- искусственные или самопроизвольные аборты в анамнезе.
Причинами перенашивания со стороны плода могут быть его хромосомные аномалии (синдром Дауна, поликистоз почек) или тяжёлые пороки развития:
- анэнцефалия (отсутствие головного мозга);
- гидроцефалия (увеличение объёма жидкости в головном мозге);
- микроцефалия (маленький головной мозг) [2][8] .
Симптомы перенашивания беременности
К симптомам перенашивания беременности относят уплотнение матки за счёт маловодия, уменьшение размера живота, снижение веса беременной относительно последних измерений, выделения из молочных желёз. При этом шейка матки не указывает на биологическую готовность родовых путей к родоразрешению. Также выявляются признаки ухудшения состояния плода:
- по данным УЗИ — маловодие, структурные изменения в плаценте, её преждевременное созревание, нарушение кровотока в артериях пуповины или маточных артериях;
- по данным кардиотокографического исследования (КТГ) — снижение компенсаторных возможностей плода, признаки его гипоксии (нехватки кислорода).
При рождении переношенный младенец отличается характерным внешним видом. Его кожа и слизистые оболочки, а также пуповина и плацента окрашены в зелёный или жёлтый цвет. Если количество защитной сыровидной смазки снижено, то кожа и слизистые покровы плода становятся сухими. При отсутствии смазки они сморщиваются из-за контакта с околоплодными водами. Кожа стоп и ладоней новорождённого выглядит распаренной, как после бани. На руках и ногах видны длинные ногти [1] [5] [6] [11] .
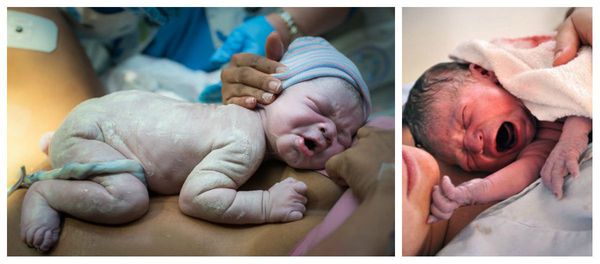
При перенашивании ребёнок, как правило, крупный, его рост и головка увеличены. Но возможен и другой вариант, когда рождается небольшой по весу малыш с уменьшенным количеством подкожно-жировой клетчатки (в связи с задержкой роста плода), но с вышеописанными признаками перезрелости. Плотность костей черепа новорождённого повышена, роднички маленькие, а швы узкие, что затрудняет процесс приспособления головки плода к родовым путям матери — как следствие, это становится причиной травм матери во время родов.
Патогенез перенашивания беременности
Основное звено патогенеза переношенной беременности — это изменения со стороны плаценты (плацентарная недостаточность). Они вызывают внутриутробный дефицит кислорода у плода. Такое отклонение приводит к выраженным изменениям и нарушению состояния ребёнка. При этом плацентарная дисфункция, дисбаланс эндокринной системы плода, наличие факторов риска перенашивания не позволяют родам начаться в срок, усугубляя уже имеющиеся нарушения.
При беременности плацентарная дисфункция проявляется нарушением кровотока в маточных артериях и/или артериях пуповины [1] [8] . При морфологическом исследовании плаценты диагностируются признаки сниженной циркуляции крови, образование мелких тромбов, склероз ворсин и сосудов и снижение количества капилляров. Также в ней могут быть обнаружены кальцинаты — локальные скопления кальция в очаге нарушенного кровотока.
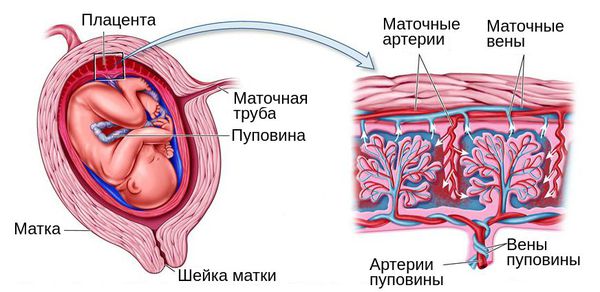
Для выживания плода при дефиците поступающего к нему кислорода организм запускает процесс централизации кровообращения. При этом в жизненно важных органах малыша, таких как мозг, сердце и печень, кровоток сохраняется, а в мышцах, кишечнике, почках и остальных органах уменьшается.
Из-за снижения кровотока в почках плода выделение мочи значительно уменьшается, развивается маловодие. Также изменяется характер околоплодных вод: они теряют прозрачность, становятся мутными, приобретают желтоватый или зеленоватый оттенок из-за примеси мекония — первых фекалий ребёнка.
За счёт изменения состава околоплодных вод нарушается выработка сурфактанта — вещества, которое не даёт альвеолам слипаться во время выдоха. Это вызывает патологию лёгочной ткани и нарушение дыхания после рождения. Также снижается защитная функция лёгких: в водах увеличивается число бактерий, что повышает риск инфицирования лёгочной ткани [1] [8] [11] .
На фоне плацентарной недостаточности пуповина становится тонкой. Из-за этого повышается риск сдавления пуповины, возникновения гипоксии или асфиксии в ходе родов. Сниженное поступление кислорода в организм малыша приводит к накоплению продуктов обмена веществ — развивается закисление внутренней среды плода (метаболический ацидоз), на фоне которого возникает кислородная недостаточность в тканях.
Тканевая гипоксия повышает проницаемость сосудистых стенок у плода, что приводит к задержке жидкости в тканях. В случае скопления жидкости в головном мозге может развиться отёк мозга. Такое состояние является неблагоприятным фактором во время родов: оно повышает чувствительность мозга к воздействию кислородной недостаточности и увеличивает риск развития осложнений при возможной родовой травме.
Следствием внутриутробной гипоксии также является нарушение сокращения миокарда у плода. Оно влияет на обмен веществ, что в итоге затрудняет адаптацию новорождённого к новым внеутробным условиям жизни.
Классификация и стадии развития перенашивания беременности
В зависимости от состояния ребёнка выделяют два типа переношенной беременности:
- Запоздалые роды плодом без признаков перезрелости (пролонгированная беременность) . Характерны для женщин с дисфункцией яичников младше 30 лет. Ребёнок рождается крупным, но без признаков переношенности. Шейка матки зрелая. По данным УЗИ и КТГ нет признаков изменения плаценты и нарушений плода. Околоплодные воды прозрачные, нормальной окраски. При гистологии плаценты отсутствуют характерные изменения. Нередко такие роды являются результатом неверно определённого срока беременности.
- Запоздалые роды перезрелым плодом (истинное перенашивание) . Характерны для первой беременности у женщин старше 30 лет с инфекциями, передающимися половым путём, хроническими воспалительными заболеваниями гениталий и запоздалыми родами в анамнезе. Шейка матки незрелая или недостаточно зрелая. По данным УЗИ выявляют изменения в плаценте и маловодие, по данным КТГ отмечают признаки гипоксии плода. После рождения плод имеет признаки переношенности: большой или малый вес новорождённого, сморщенная желтоватая или зеленоватая кожа с отсутствием сыровидной смазки на ней, плотные кости черепа, длинные ногти. Гистология плаценты выявляет её структурные изменения [1][7][8] .
Чем больше срок истинного перенашивания, тем выше риск осложнений и неблагоприятного исхода данной беременности. Возможны:
- травмы половых органов матери во время родов из-за большого размера плода и плотности костей его черепа;
- травмы ребёнка, гипоксическое поражение его нервной системы и проблемы с дыханием [1][6][10] .
Осложнения перенашивания беременности
Для плода большую опасность представляет асфиксия (острая гипоксия) и отслойка плаценты. Нехватка кислорода внутри утробы стимулирует плод выполнить несвоевременные дыхательных движения. Они приводят к заглатыванию вод и возможному воспалению лёгочной ткани — пневмониту. Если в водах есть примесь мекония (первородного кала), то велика вероятность мекониальной аспирации — проникновения содержимого кишечника новорождённого в его лёгкие.
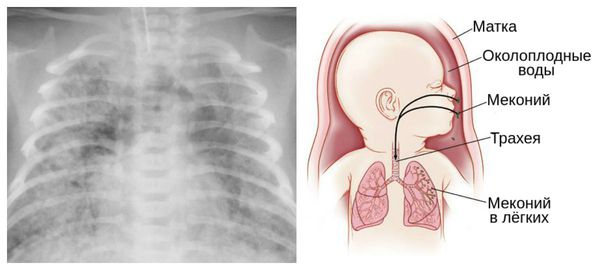
В результате гипоксии и централизации кровообращения во время внутриутробного развития возможны ишемические поражения миокарда, почек и кишечника плода — развивается кислородное голодание клеток этих органов и нарушаются процессы тканевого дыхания. При длительной ишемии возможно стойкое нарушение работы органов, вплоть до их отмирания (некроз кишечника, почечная недостаточность и др.).
Центральная нервная система переношенного плода также становится очень чувствительной к недостатку кислорода и возможным травмам. Поэтому гипоксия может нарушить работу нервной системы и привести к отставанию ребёнка в физическом и нервно-психическом развитии [1] [5] [6] .
Помимо прочего возможны травмы плода во время родов. Они связаны с большим размером головки малыша, узкими родничками и плотностью костей его черепа [1] [4] [10] .
У матери часто наблюдается клиническая картина узкого таза, возникают травмы половых органов (разрывы шейки матки, влагалища или промежности), послеродовые кровотечения (как результат перерастянутой матки), септические и эмболические осложнения.
При клинически узком тазе возникает диспропорция размеров плода и таза матери. Роды через естественные родовые пути в этом случае невозможны. Как правило, проводится оперативное родоразрешение.
Возникновение септических осложнений связано с инфекцией, которая приобретает системный характер. Возможно развитие хориоамнионита (воспаления хориона и инфекции в амниотической жидкости), послеродового эндометрита , сепсиса (заражения крови) и септического шока.
Эмболические осложнения возникают при появлении в кровотоке женщины фрагментов инородных тканей (тромбов, амниотической жидкости и др.). При этом возникают чрезвычайно опасные процессы, такие как ТЭЛА , эмболия околоплодными водами и септическая эмболия с высокой вероятностью смертельного исхода.
Диагностика перенашивания беременности
Диагноз переношенной беременности устанавливают на основании данных анамнеза (истории болезни) и совокупности результатов обследования:
- выявление факторов, которые относят беременную к группе риска (дисфункции яичников, заболевания гениталий, аборты и самопроизвольные выкидыши);
- правильный подсчёт даты родов, УЗИ в первом триместре беременности ;
- ультразвуковая фетометрия (измерение плода) — отсутствие увеличения плода при осмотре в динамике, выявление синдрома задержки роста (симметричное или асимметричное уменьшение окружности головки и живота плода) [1][5] ;
- оценка объёма и структуры околоплодных вод — появление взвеси из-за наличия сыровидной смазки, пушковых волос, эпидермиса и мекония, уменьшение объёма околоплодных вод (чем меньше их объём, тем выше риск истинного перенашивания беременности);
- ультразвуковая оценка зрелости плаценты : снижение её толщины, обратное развитие плаценты с комплексом её структурных изменений (кальцинаты, кисты);
- кардиотокография (КТГ) — при гипоксии плода отмечается изменение подвижности плода (от усиления до полной неподвижности), изменение числа сердечных сокращений, снижение компенсаторных возможностей плода при физической нагрузке;
- допплерометрия в маточных артериях и артериях пуповины — регистрируется нарушение кровотока разной степени выраженности;
- оценка гемодинамики плода — скорость кровотока в средней мозговой артерии, аорте, венозном протоке и нижней полой вене плода снижена (говорит о степени централизации кровотока у плода);
- оценка зрелости шейки матки ;
- амниоскопия — осмотр нижнего полюса плодного пузыря с помощью амниоскопа (отмечается уменьшение прозрачности и изменение цвета околоплодных вод).
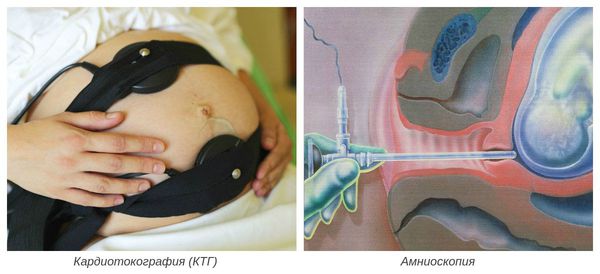
Окончательный диагноз устанавливается после рождения и осмотра ребёнка и плаценты. При патогистологическом исследовании плаценты наблюдается жировая инволюция (замещение биологически активной ткани на нефункционирующую жировую ткань), кальцинаты и жёлто-зелёное окрашивание оболочек.
- запоздалые роды плодом без признаков перезрелости — характерна задержка наступления родов, отсутствие патологии по результатам УЗИ и КТГ, рождение ребёнка без признаков переношенности, отсутствие характерных изменений в плаценте по результатам гистологии.
- своевременное рождение ребёнка с признаками перезрелости — может быть связано с особенностями созревания плаценты и организма беременной;
- рождение крупного плода пригестационном сахарном диабете — у новорождённого нет признаков переношенности.
Лечение перенашивания беременности
Ведение беременности при перенашивании имеет свои особенности. Пристальное внимание должно уделяться беременным с факторами риска. Своевременная госпитализация в роддом необходима для обследования беременной и решения вопроса о способе ведения родов. Выбор метода зависит от многих факторов: данных анамнеза, готовности к родам, состояния и предполагаемого веса плода, сопутствующих заболеваний женщины.
Проведение оперативного родоразрешения показано при сочетании факта перенашивания с такими осложняющими факторами, как:
- возраст матери (30 лет и старше);
- очень крупный или очень маленький плод;
- отсутствие готовности к родам — незрелая шейка матки, неправильное положение плода;
- гипоксия плода;
- беременность после ЭКО;
- неудачи при предыдущих беременностях и родах в анамнезе.
При более благоприятной ситуации, но неготовности родовых путей, необходимо дополнительно подготовить шейку матки к родам. Для этого применяют различные методы:
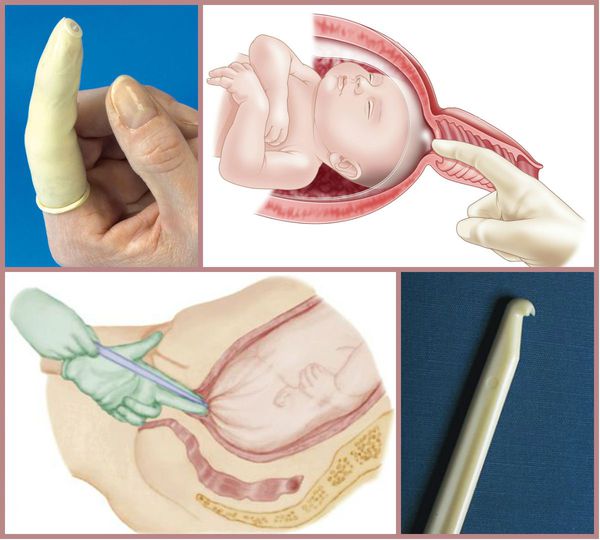
- отслоение нижнего полюса плодного пузыря от стенок матки;
- баллонная дилатация шейки матки с помощью катетера Фолея — позволяет механически расширить шейку матки;
- дилататоры природного (ламинарии) и синтетического происхождения — оказывают расслабляющее действие, способствуют выработке эндогенных простагландинов в шейке матки;
- возможно использование простагландина Е либо антипрогестагенов ( Мифепристона ) [1][5][6][11] .
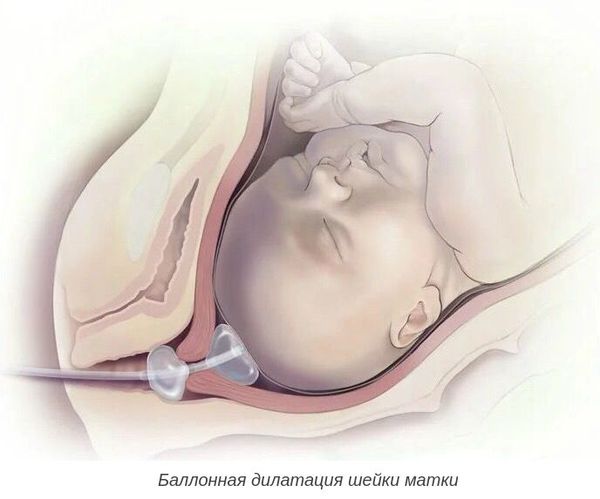
Роды при пролонгированной беременности без признаков перезрелости плода чаще всего протекают без выраженных осложнений, но требуют пристального наблюдения за их ходом.
Запоздалые роды с признакам перезрелости плода часто осложняются. Поэтому для своевременного решения вопроса о выборе способа родоразрешения важна оценка каждого периода беременности. Во время консервативных родов (через естественные родовые пути) необходимо проводить постоянный мониторинг за состоянием плода [1] [9] .
Для родовозбуждения можно использовать амниотомию — искусственный разрыв оболочек плодного пузыря. Она проводится исключительно при зрелой шейке матки и хорошем состоянии плода.
В послеродовом периоде очень важно принимать профилактические меры для предупреждения кровотечения, которое может возникнуть в связи с особенностью строения матки, задержкой частей плаценты, разрывом мягких тканей и нарушением гемостаза (свёртывающей системы крови). Для этого проводится тщательный осмотр родовых путей на выявление разрывов, учёт кровопотери, клинический и лабораторный контроль анализов крови и применение утеротоников, которые стимулируют сокращение матки.
Прогноз. Профилактика
При своевременной и адекватной оценке состояния плода, а также правильном выборе тактики родоразрешения прогноз благоприятный [13] . По наблюдениям врачей, показатели физического, неврологического и психического развития переношенных детей не отличаются от состояния детей, рождённых при неосложнённых своевременных родах. Менее благоприятный прогноз возможен при тяжёлой гипоксии плода, родовой травме и мекониальной аспирации.
Профилактика перенашивания беременности включает:
- выделение беременных, входящих в группу риска возможного перенашивания;
- определение точного гестационного срока беременности по всем показателям — дате последней менструации, дате овуляции, первому УЗИ в первом триместре и ультразвуковой фетометрии на поздних сроках;
- профилактику нарушения функции плаценты, гипоксии и рождения крупного плода;
- своевременную госпитализацию беременной для подготовки к родам и оценки состояния плода.
https://apteka.ru/blog/articles/pro-zdorov%60E/nerazvivayushchiesya-beremennosti5f322c4807642248c30f73f4/
https://probolezny.ru/perenashivanie-beremennosti/